Legemidler og biotek
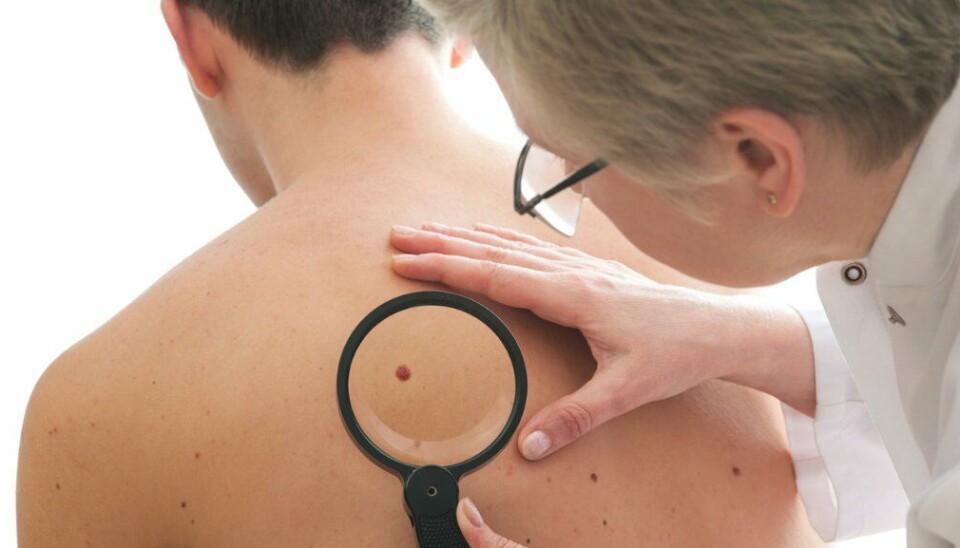
Ny studie: Over halvparten som får hudkreft med spredning overlever
Over halvparten av pasientene som rammes av malignt melanom med alvorlig spredning lever etter fem år når de behandles med immunterapi. For bare ti år siden overlevde bare én av tyve pasienter.
For ti år siden ville bare én av 20 pasienter leve i fem år etter å ha blitt diagnostisert med malignt melanom i sent stadium - såkalt metastatisk hudkreft som innebærer at kreften har spredd seg. De fleste døde i løpet av noen måneder.
Men nye medisiner som utnytter kroppens eget immunforsvar gjør nå at 52% av disse pasientene lever i minst fem år. Dette viser en ny klinisk studie.
I studien, som er publisert i det medisinske tidskriftet New England Journal of Medicine, deltok 945 patienter
Britiske leger sier at såkalt immunterapi medfører en helt ekstraordinær bedring i behandlingstilbudet til denne pasientgruppen.
Les også: Reddet livet med immunterapi. Kari Anne Fevang ble med i en klinisk studie
Hvor er det så vanskelig å behandle malignt melanom?
Norge er på verdenstoppen når det gjelder melanom i befolkningen og melanom er den femte vanligste kreftformen i Norge. I 2017 ble det diagnostisert 2200 nye tilfeller. Melanom dreper nesten 300 mennesker i Norge hvert år.
Hvis melanom blir oppdaget i tidlige stadier, er sjansene for overlevelse gode, men etter hvert som kreften blir mer aggressiv og sprer seg over hele kroppen (metastatisk kreft), stuper sannsynligheten for overlevelse.
-Frem til nå er metastatisk melanom nærmest blitt betraktet som umulig å behandle. Onkologer vurderte melanom annerledes enn andre kreftformer, kreften kunne ikke behandles når den hadde spredd seg, sier professor James Larkin som ledet studien. Pasienten hadde mest sannsynlig mellom seks og ni måneder å leve etter diagnosen.
Hva viser studien?
Den kliniske studien undersøkte to immunterapimedisiner som er utviklet for å styrke kroppens eget immunforsvar og la det angripe kreften.
945 pasienter deltok i studien, en tredjedel av disse fikk Opdivo (nivolumab), en tredjedel fikk Yervoy (ipilimumab) og en tredjedel av pasientene fikk begge medisinene.
Legene så deretter på den fem år lange overlevelsesraten - som er andelen pasienter som fortsatt er i live etter fem år.
Resultatene viste:
- 44% som kun fikk Opdivo (nivolumab) var i live etter 5 år
- 26% som kun fikk Yervoy (ipilimumab) var i live etter 5 år
- 52% som fikk begge medisinene var i live etter 5 år
-Det har vært en utrolig overraskelse å se så mye fremgang på så kort tid, sier professor Larkin til BBC News. Det har vært en helt ekstraordinær utvikling fra en sykdom som var ansatt som den kreftformene som var vanskeligst å behandle og med den dårligste prognosen - til nå hvor det er mulig at 50% av pasienter med stadium fire melanom er i live fem år etter å ha fått immunterapi.
Funnene er nylig blitt presentert på et møte i European Society for Medical Oncology og publisert i New England Journal of Medicine.
Blir pasientene kurert?
Å si at en pasient er kurert er alltid vanskelig når det gjelder kreft, men fem års overlevelse er en betydelig milepæl sier Larkin.
-Noen pasienter som tar medisinene opplever i total remisjon som innebærer at sykdommen ikke lenger kan påvises. Andre har fremdeles en svulst i kroppen, men den vokser ikke lenger. Studien viser at av pasientene som overlevde, trenger tre av fire ikke lenger noen form for kreftbehandling.
Hvordan fungerer immunterapi?
Immunterapi er nobelprisvinnende vitenskap som gjør at kreft som tidligere ikke kunne behandles - nå kan behandles. Feltet er noe av det mest spennende innen kreftbehandling.
Immunsystemet patruljerer hele kroppen vår og kjemper mot fiendtlige inntrengere som virus og kreftceller. Immunsystemet skal angripe kreftformer også - men kreft er en korrupt versjon av sunt vev og kan utvikle måter å beskytte seg mot immunforsvaret ved å utgi seg for å være sunt vev.
Både Yervoy og Opdivo hindrer kreftformene i å beskytte seg og lar immunsystemet angripe. Ipilimumab og nivolumab blokkerer de kjemiske signalene som kreftformene benytter for å sette bremsene på immunforsvaret.
Opdivo tar av bremsen på hvite blodlegemer kalt PD-1. Yervoy tar av en lignende brems på CTLA-4 proteinet.
Når bremsene tas av immunforsvaret, kan immunforsvaret selv bekjempe kreften.
-Ved å gi disse medisinene sammen løfter vi foten fra to av bremsene til immunforsvaret i stedet for én bremse - slik at immunforsvaret er i stand til å gjenkjenne svulster som det ikke tidligere gjenkjente og så ødelegge dem," sier Larkin.
Er det bivirkninger?
Ja, medisinene endrer måten immunsystemet fungerer på i kroppen, og det kan gi konsekvenser som utmattelse, utslett på huden og diaré. Noen er alvorlige nok til at enkelte pasienter ikke kan fullføre et fullstendig behandlingsforløp.
Men selv en kort periode med immunterapi viste seg å ha en varig positiv effekt for immunforsvaret og på pasienter. Dette står i sterk kontrast til andre kreftbehandlinger som cellegift som slutter å virke i det behandlingen stopper.
Den varige positive effekten betyr at bivirkninger kan fortsette å dukke opp etter hvert som pasientene blir eldre - selv når behandlingen er avsluttet.
Kan norske pasienter få disse medisinene?
Både Yervoy (ipilimumab) og Opdivo (nivolumab) er innført som behandling i norske offentlige sykehus. I slutten av august sa Beslutningsforum ja til at Opdivo og en annen PD-1 hemmer som heter Keytruda - kan gis til pasienter med føflekkreft etter at de er operert. Dette kalles adjuvant behandling. 200 pasienter årlig vil få denne innovative behandlingen. HealthTalk snakket med lederen i Beslutningsforum Stig Slørdahl, etter at de hadde gitt tommelen opp for Opdivo og Keytruda. - Effektdataene fra legemiddelfirmaene viser at legemidlene Opdivo og Keytruda utsetter tiden før sykdommen blusser opp igjen slik at det tar lengre tid før tilbakefall. Disse dataene sammen med historiske data fra andre studier, peker også i retning av at forlenget tid til tilbakefall også kan bety en forlenget overlevelse for pasientene. Jeg er glad på pasientenes vegne at det ble et positivt vedtak i dag, sier Slørdahl.