Legemidler og biotek
To nye genterapier til behandling av blodkreft kan bli tatt i bruk i Norge
Bestillerforum har vedtatt at det skal igangsettes en hurtig metodevurdering av de to nye CAR-T legemidlene Tecartus og Abecma (ide-cel) for behandling av blodkreft. - CAR-T celleterapi er en svært lovende behandling innen myelomatose, sier overlege Fredrik Schjesvold på Oslo myelomatosesenter. Nå har senteret startet en pasientstudie med ide-cel.
Tecatrus (Brexucabtagene autoleucel) er utviklet av Gilead, mens Abecma (Idecabtagene vicleucel/Ide-cel) er utviklet av Bristol Myers Squibb. Abecma har søkt indikasjon for behandling av myelomatose, mens Tecatrus skal anvendes på pasienter med mantelcellelymfom. Fagmiljøet forventer at Ide-cel vil få godkjenning i Europa i januar 2021, forteller overlege Fredrik Schjesvold på Oslo myelomatosesenter.
CAR-T er en immunterapi
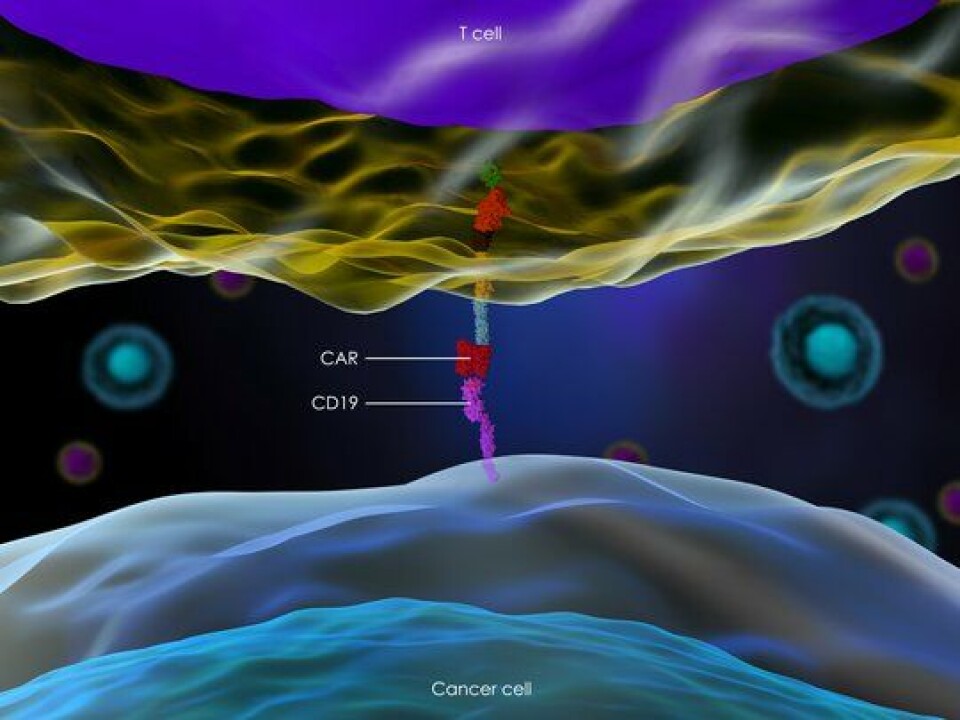
-CAR-T er en form for immunterapi. Ved å modifisere immunceller til å angripe kreftceller kan man instruere immunsystemet til å angripe kreftceller med stor grad av spesifisitet. Denne behandlingen har radikalt bedret prognosen for enkelte typer blodkreft. CAR-T går ut på å hente ut immunceller -T celler- fra pasientens eget blod. Så brukes genteknologi til å endre disse cellene slik at de er i stand til å kjenne igjen og angripe kreftceller. Det skjer ved at et nytt gen blir satt inn i T-cellene slik at disse blir i stand til å gjenkjenne og drepe kreftcellene. Til slutt sprøytes millioner av slike immunceller tilbake i kroppen til pasienten som da angriper kreftcellene, forteller overlege Fredrik Schjesvold. CAR står for Chimeric Antigen Receptors. Reseptorene opptrer som ‘følere’ som kan gjenkjenne bestemte molekyler på kreftcellene, forklarer han. I laboratoriet utstyres immunceller med gener som koder for kunstige immunreseptorer – CARs – som gjør at de målstyres mot kreftcellene og dreper dem.
Norsk CAR-T studie er startet
Nå har Oslo Myelomatosesenter, som ledes av Schjesvold, for kort tid siden startet den første norske CAR-T studien på myelomatosepasienter med Abecma. De første pasientene som er valgt ut til å få den nye behandlingen startet i begynnelsen av november. To tredeler av pasientene skal få CAR-T-behandling. En tredjedel får standard behandling. Studien er global og såkalt «open label» som betyr at både behandlere og pasienter vet hvilken medisin som gis.
Innført for akutt lymfoblastisk leukemi
CAR-T celleterapi er så langt benyttet i studier innen leukemi og lymfom i Norge. Terapien er kun godkjent til bruk i behandling av akutt lymfoblastisk leukemi (ALL) for barn og unge. Behandling av storcellet B-cellelymfom har fått avslag. Beslutningsforum begrunnet avslaget med usikkerhet om langtidseffekt og for høy pris i forhold til dokumentert effekt.
Har foreløpig ikke markedsføringstillatelse
Abecma har ennå ikke markedsføringstillatelse hverken i USA eller Europa, men Legemiddelverket gjennomfører en hurtig metodevurdering med grunnlag i søkt indikasjon som er: “Behandling av myelomatose hos voksne pasienter som har fått minst tre tidligere behandlinger, inkludert proteasomhemmer, immunmodulatorisk middel og et anti-CD38 monoklonalt antistoff.” Studien som gjennomføres på Oslo Myelomatosesenter inkluderer pasienter i tidligere behandlingsforløp.
En godkjenning av ide-cel vil være et stort gjennombrudd fordi den da vil oppfylle et stort udekket medisinsk behov og demonstrere at CARs også binde seg til andre målcellers overflate enn CD19 - i dette tilfellet CARs som er laget for å gjenkjenne BCMA (B-celle-modningsantigen) som utrykkes på myelomatoseceller.
Myelomatose er en kreftsykdom i benmargen. Det er den vanligste av blodkreftsykdommene. Sykdommen skyldes endringer i en type hvite blodceller, nemlig plasmaceller som normalt produserer antistoffer til beskyttelse mot bakterier og virus. Ved myelomatose vil disse plasmacellene utvikles til kreftceller.
Tecartus har heller ikke markedsføringstillatelse men har søkt indikasjon for “Behandling av voksne med residiv eller refraktær mantelcellelymfom etter to eller flere runder med systemisk behandling inkludert en Brutons tyrosin kinase hemmer (BTK).”
Mantelcellelymfom er en relativt sjelden form av non-Hodgkin lymfom som ofte rammer eldre. Førstelinjebehandling gir ofte gode resultater og mange pasienter blir sykdomsfrie i flereår etter behandling. Imidlertid vil de fleste oppleve tilbakefall, og da er prognosen mer alvorlig.
Tradisjonelt har pasienter med tilbakefall fått cellegift i kombinasjon med antistoffet rituximab. Nå er det imidlertid startet en studie på OUS som heter VALERIA studien der man tester ut en ny målrettet behandling med Venetoclax. Foreløpige resultater med denne medisinen er svært lovende.
T-cellene genmanipuleres
CAR-T er en form for immunterapi, der T-celler genmanipuleres til å uttrykke reseptorer mot antigener på kreftceller. På denne måten «utdanner» CAR-T celleterapi immunsystemet til å gjenkjenne kreftceller.
Immunterapi er en samlebetegnelse på alle behandlingsformer som påvirker og hjelper pasientens eget immunsystem til å bekjempe sykdom. Den mest brukte immunterapien innen kreftbehandling er sjekkpunkthemmere.
Sjekkpunkthemmerne - baserer seg på at pasienten har et velfungerende immunforsvar. Det har ikke de med myelomatose som har sin sykdom i benmargen i motsetning til mange med solide svulster. For myelomatosepasienter er det slik at det er benmargen - og selve immunforsvaret - som er sykt. CAR-T omgår dette ved å omprogrammere immunforsvaret.
Immunterapi er potensielt livreddende for pasienter med uhelbredelig kreft og gir nytt håp om bedre livskvalitet og forlenget overlevelse for mange. Muligheter for å leve med kreft som en kronisk tilstand eller full helbredelse kan være innen rekkevidde med denne behandlingen.
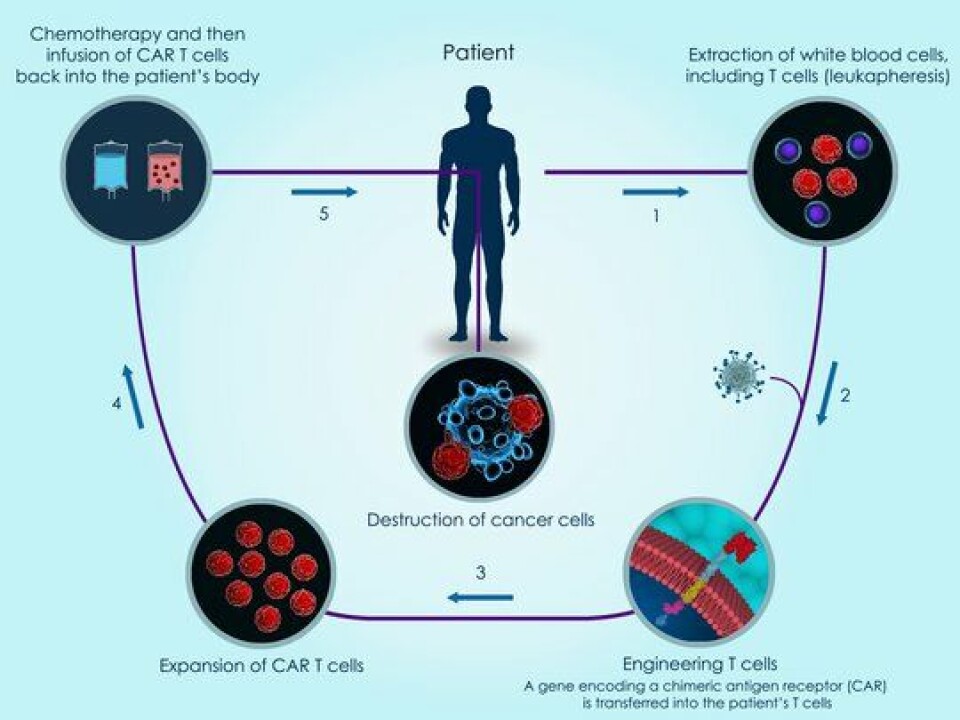
Første steg i behandlingen med CAR-T celleterapi er at det tas blod fra pasienten (se figur over). De hvite blodcellene (leukocyttene) blir isolert ved bruk av en blodcelleseparator (leukocyttafarese), fryses ned og sendes til et godkjent produksjonssenter - som det kun er to av i Europa. Cellene får deretter satt inn, ved hjelp av et såkalt vektorvirus, et gen som koder for spesifikke reseptorer - nemlig Chimeric Antigen Receptors (CAR) som er laget for å gjenkjenne spesifikke molekyler (blant annet CD19) på kreftcellenes overflate. Vektorvirusets DNA inkorporeres i cellens DNA slik at cellene uttrykker CAR reseptoren på cellens overflate. CAR har både antigen bindende og T-celleaktiverende funksjoner.
CAR-T-cellene blir sendt tilbake til sykehuset der de blir tilbakeført til pasienten. Når disse CAR-T-cellene binder CD19 på målcellene, blir målcellene destruert ved bruk av ordinære mekanismer til cytotoksiske T-celler.