Kliniske studier

ARCTIC REWIND: Ny norsk studie kan endre hvordan vi behandler leddgikt
En ny norsk studie viser at stabil behandling av leddgikt med immundempende legemidler ga mindre oppbluss av sykdom enn ved nedtrapping av behandlingen. Resultatene gir ny kunnskap om hvordan leddgikt skal behandles.
Studien er gjort ved Diakonhjemmet i Oslo.
-Leddgikt er jo en sykdom som ubehandlet har veldig store konsekvenser for pasienten, med ødeleggelse av ledd og etterhvert tap av funksjon og tydelig nedsatt livskvalitet.
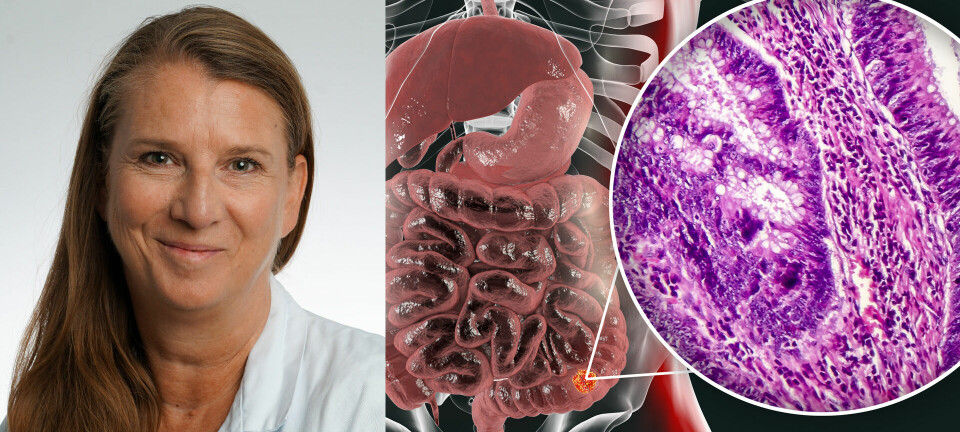
Det forteller Siri Lillegraven. Hun er lege og forsker ved Diakonhjemmet og har sammen med overlege og professor Espen A. Haavardsholm ledet studien.
-De siste 20 årene har vi fått mye bedre behandling ved at man har fått nye legemidler, men vi har også fått mer kunnskap om hvordan vi skal bruke de eldre legemidlene man allerede har tilgjengelig på en bedre måte.
Har store konsekvenser ubehandlet
- Behandlingen av den autoimmune betennelsessykdommen leddgikt - eller revmatoid artritt - har blitt revolusjonert de to siste tiårene, og i mange tilfeller vil behandlingen være så effektiv at pasientene opplever få eller ingen symptomer på sykdommen. Det har manglet imidlertid gode data på hvorvidt pasienter som har vært helt eller tilnærmet symptomfrie i lengre tid, såkalt remisjon, kan redusere immundempende behandling. Dette ønsket vi å finne ut av i den norske ARCTIC REWIND studien, forteller Siri Lillegraven.
160 pasienter har deltatt i studien., alle brukte etablerte legemidler, i hovedsak metotreksat. Deltakerne ble tilfeldig delt inn i to grupper, der den ene gruppen halverte behandlingen og den andre gruppen fortsatte med uendret behandling. Etter ett år så man at 26 % av deltakerne som halverte behandling hadde hatt en klar sykdomsforverring i løpet av oppfølgingen, mens bare 6 % i den stabile gruppen hadde hatt oppbluss av sykdommen.
-For de som har vært i remisjon over tid så har vi ikke visst om det var mulig å trappe ned behandlingen hos disse pasientene og ha like bra resultat.
Lillegraven forteller at de hadde en hypotese at pasienter er i remisjon ikke nødvendigvis trenger like mye behandling som når de var dårlige og trengte å få slått ned sykdomsaktiviteten.
-Så det er egentlig derfor vi designet denne studien, for å finne ut hvorvidt man trenger å opprettholde behandlingen etter pasienten har nådd remisjon, sier hun.
Resultatene av studien
160 pasienter deltok altså i studien, og brukte i hovedsak metotreksat.
-Omtrent 90 prosent av pasientene i studien gikk på metotreksat. Om hvorvidt det var noen forskjell mellom de og de som gikk på andre legemidler kunne vi ikke si fordi den andre gruppen var ikke stor nok.
Deltakerne ble tilfeldig delt inn i to grupper, den ene gruppen halverte dosen og den andre fortsatte som før.
-Av de som fikk halv dose metrotrexat, så vi at 25 prosent mot 6 prosent av de som fortsatte på med lik dose hadde oppbluss av sykdomsaktivitet. Det er jo nesten fire ganger så mange. Det betyr jo også at 75 prosent av de som fikk halvert dosen ikke hadde sykdomsoppbluss gjennom ett år. Likevel så ser man det er betydelig økt sannsynlighet at du blir sykere av sykdommen din om du halverer dose i stedet for å fortsetter med samme behandling, forteller hun.
På spørsmål om de prøvde å finne ut om det var pasienter som gikk på unødvendige medisiner svarer Lillegraven at disse medisinene har vært nødvendige for pasientene, men at det alltid er ønske at pasienter skal gå på minst mulige doser.
-Disse pasientene trenger medisiner for å behandle sykdommen sin, men man ønsker jo alltid at man bruker minst mulig medikamenter så lenge det er mulig. For noen pasienter kan jo disse medisinene ha noen bivirkninger også. I tillegg ser man av og til at man kan få litt utslag på noen blodprøver ved denne typen medikamenter. Dette overvåker man ved regelmessige blodprøvekontroller og håndterer det bra, men for pasienten så er det i utgangspunktet alltid best å stå på den minste dosen som er virksom, sier hun.
Siri Lillegraven forklarer at pasientene i denne undersøkelsen sannsynligvis har klart seg ganske greit på sin etablerte dose uten særlige bivirkninger, siden de har stått på den i såpass lang tid. Men dersom pasienten kan stå på lavere dose og få samme effekt så er jo det bedre.
-Pasientene i studien blir fulgt opp tre år, men det som er publisert nå er resultatene etter ett år, som på forhånd var definert som det tidspunktet man skulle evaluere hovedeffekten av studien. Men vi vil etter hvert få data hvordan det har gått videre med pasientene.
Forsker videre
Lillegraven mener det er viktig med videre studier på dette feltet og sier de har mye de skal forske på videre.
- Det første er å se om vi kan identifisere hvilke pasienter som kan trappe ned på behandling uten å få oppblussing av sykdommen. Det jobber vi med nå. Om vi kan finne ut de som ikke får oppbluss når man trapper ned med medisiner så er det veldig nyttig. For det er klart om man kan trappe ned en undergruppe så er jo det også fint, selv om man kanskje ikke bør gjøre det hos alle. Det er jo også nyttig om vi kan identifisere de som absolutt ikke bør trappe ned.
-I tillegg ser vi på langtidsdata så vi kan se hvordan det har gått med pasientene. Om for eksempel flere får oppbluss i løpet av de neste årene. En del av studien ser dermed videre på pasienter som allerede har vært på samme legemiddel og trapper ned vellykket - altså de som har ett år på halv dose uten oppbluss. Vi ser nå om det er mulig å ta vekk behandlingen helt for disse pasientene, sier hun.
-Vi jobber ganske mye for å finne ut hvilke pasienter som skal ha ulik type behandling og om det er undergrupper hvor vi kan trappe ned til halv dose eller kanskje til og med stoppe behandlingen helt og holdent.
To studier i JAMA
ARCTIC REWIND er ikke den eneste studien fra som ble publisert av Diakonhjemmet i denne utgaven av JAMA.
-Dette har jo vært veldig gøy for oss fordi vi hadde to studier fra Diakonhjemmet som ble publisert i samme utgave av JAMA, forteller Lillegraven.
I den andre studien, NORD-DRUM, har forskerne i første del fulgt 400 pasienter med kroniske betennelsessykdommer som startet behandling med det biologiske legemidlet infliximab. De ble tilfeldig delt inn i to grupper. Den ene gruppen fikk justert legemiddeldose i henhold til legemiddelkonsentrasjonen i blodet, såkalt TDM (Therapeutic drug monitoring), den andre gruppen fikk standard dosering. Etter 30 uker hadde like mange i hver gruppe oppnådd studiens endepunkt som var remisjon. Forskerne så dermed ingen bedre effekt av skreddersydd behandling med justering av medisindoser basert på konsentrasjon av legemiddelet i blodet.
-I første del av NOR-DRUM studien så vi på bruk av terapautisk legemiddelmonitorering i starten av sykdomsforløpet og om det ga bedre resultat. Og det viste seg jo at i akkurat den delen av sykdomsforløpet så er det ikke så mye å hente på å gjøre en strukturert legemiddelmonitorering i tillegg til vanlig klinisk informasjon. Disse studiene er jo også viktige fordi de evaluerer om man skal ta i bruk nye metoder. Det er jo veldig nyttig informasjon å ha for å unngå å ta i bruk nye metoder der det ikke trengs.
Godt samarbeid
Begge studiene, som har blitt beskrevet som veldig klinisk verdifulle, er gjort i samarbeid med andre sykehus. Lillegraven forteller at det er viktig å anerkjenne alle de andre som har jobbet med studiene.
-Noe som er veldig viktig for oss å løfte frem, når det gjelder begge studiene, er at dette ikke ville vært mulig uten et veldig godt samarbeid med en rekke andre sykehus i landet og internt på vårt eget sykehus. Norge er jo et relativt lite land så det er ikke så lett å kjøre randomisert kontrollerte studier der man er avhengige av å inkludere ganske mange pasienter uten å ha veldig gode samarbeid mellom mange sykehus. Det er viktig for oss å sørge for at de også får anerkjennelse for sitt arbeid i disse studiene, avslutter hun.