Tema blodkreft
Dette må du vite om blodkreft
Blodkreft er ikke bare én sykdom. Blodet består av ulike celletyper, og kreft kan oppstå fra flere av disse cellene. Blodkreft deles inn i diagnoser basert på hvilke celler som blir syke, hvor i kroppen kreften finnes, og hvor raskt sykdommen utvikler seg. Det finnes tre hovedtyper blodkreft: Leukemi, lymfekreft og myelom.
Vi har intervjuet Sigrid Skånland. Hun leder en forskergruppe på institutt for kreftforskning ved Oslo Universitetssykehus. De arbeider med presisjonsmedisin innen behandling av kronisk lymfatisk leukemi, en av de vanligste blodkreftsykdommene.

Blodkreft fører til ukontrollert vekst av én undergruppe av hvite blodceller, ofte i B-celler. Kreftcellene fortrenger friskt vev og ødelegger immunforsvaret, noe som hindrer blodet i å utføre sine normale funksjoner, som å bekjempe infeksjoner eller å forhindre alvorlige blødninger, forklarer hun.
Leukemi
Leukemi starter i benmargen, hvor blodcellene dannes. Sykdommen skyldes en hurtig produksjon av hvite blodceller som ikke utvikler seg normalt. Dette resulterer i en opphopning av umodne celler som ikke har noen funksjon. De unormale hvite blodcellene kan ikke bekjempe infeksjoner og svekker benmargens evne til å produsere røde blodlegemer og blodplater. Leukemi er delt inn i fire undergrupper basert på hvilke hvite blodceller som er syke, og hvorvidt kreften utvikler seg raskt (akutt) eller langsomt (kronisk).
- Akutt lymfatisk leukemi
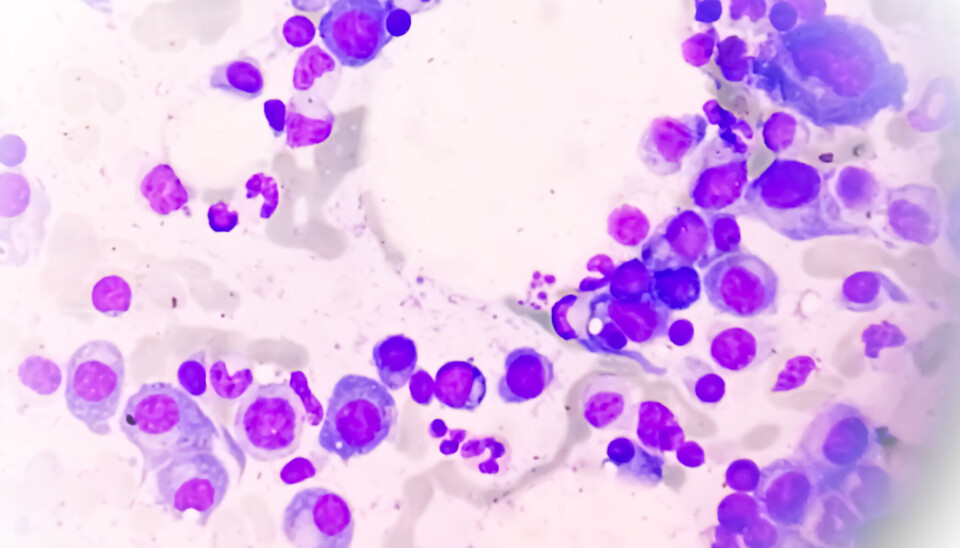
- Kronisk lymfatisk leukemi som er den vanligste typen. Det er denne kreftformen som Sigrid Skånland forsker på. Slik ser denne kreftformen ut under en sterkt mikroskop.
- Akutt myelogen leukemi og
- Kronisk myelogen leukemi
Lymfekreft
Den andre hovedtypen blodkreft er lymfekreft, eller lymfom. Lymfom er en kreftform som starter i lymfesystemet, som er en del av immunsystemet. Sykdommen kan derfor oppstå nesten hvor som helst i kroppen. Lymfesystemet inkluderer lymfeknutene, lymfeårene, thymus (brisselen), mandlene, milten og deler av fordøyelsessystemet.
Lymfocytter er en type hvite blodlegemer som bekjemper infeksjon. Når lymfocytter blir unormale, utvikler de seg til lymfomceller. Disse kreftcellene formerer seg og samler seg i lymfeknuter og annet vev, noe som over tid forringer immunforsvaret.
Lymfekreft deles inn i to hovedtyper:
- Hodgkins lymfom
- Non-Hodgkins lymfom
Myelom
Den tredje hovedtypen blodkreft er myelom. Myelom starter i en type immunceller som kalles plasmaceller, som finnes i benmargen. Plasmaceller er en type hvite blodceller som produserer antistoffer som bekjemper sykdom og infeksjon i kroppen.
Ved myelomatose, som er den vanligste formen for myelom, utvikles plasmacellene til kreftceller. Disse myelomcellene forhindrer normal produksjon av antistoffer, noe som svekker kroppens immunsystem og gjør det mer utsatt for infeksjoner.
Det finnes fire undergrupper av myelom.
Myelomatose (benmargskreft) - Over 90% av de som har myelom, har myelomatose. Norge har et av Europas ledende kompetansemiljøer for kliniske studier på myelomatose ved Oslo Myelomatosesenter.
- Plasmacytom
- Lokalisert myelom
- Ekstramedullært myelom
Vi må ha mer persontilpasset medisin
Selv om blodkreft kan være en svært alvorlig diagnose, har forskning på disse sykdommene ført til bedre behandling og lenger overlevelse for pasientene.
– Persontilpasset medisin, også kjent som presisjonsmedisin, betyr at legen velger den behandlingen som er best for pasienten basert på egenskapene til kreftcellene hos den enkelte pasient, sier Sigrid Skånland, som leder en forskergruppe ved Institutt for kreftforskning ved Oslo Universitetssykehus.
Funksjonell presisjonsmedisin
– Vår tilnærming er at vi må ha mer persontilpasset behandling av pasientene. Vi gjør dette ved å utvikle det vi kaller funksjonell presisjonsmedisin, der vi tester legemidler direkte på kreftcellene for å finne det legemidlet eller kombinasjonen av legemidler som er best egnet til å drepe kreftcellene til den enkelte pasient, sier Skånland.

Med denne metoden kan forskerne også følge pasienten over tid og se hvilken effekt den valgte behandlingen har. Ved å skreddersy behandlingen på denne måten vil pasienten skånes for behandling som ikke virker.
Et europeisk forskerteam som Skånland leder har også mottatt 15 millioner kroner i stipend for å utvikle maskinlæringsalgoritmer (kunstig intelligens) som skal forutsi respons på persontilpasset behandling.
Cellesignalering
Den andre tilnærmingen forskerteamet til Skånland jobber med er cellesignalering – hvordan nye og effektive legemidler, som målrettet terapi, påvirker og skrur av signalene i kreftcellene slik at de ikke lenger kan formere seg og dør. Skånland forteller at dette er den behandlingen som har størst effekt på sykdommen og der forskningsinnsatsen er størst.
Hun forteller at slik behandling med målrettede legemidler er svært effektiv, men at den også kan gi bivirkninger. Den er også veldig kostbar med en prislapp opp mot 500 000 kroner per pasient årlig.
Slik forklarer hun hvordan disse legemidlene virker.
B-cellekreften er avhengig av stimulering for å overleve og formere seg. Denne stimulansen får de gjennom sin overflatereseptor eller “antenner” som er immunoglobulinet. Antennene mottar beskjeder som forteller om cellene skal leve, dele seg eller dø. De målrettede legemidlene stopper signalene inn til cellekjernen, og da dør kreftcellene.
Gjennom forskning og presisjonsmedisin er målet å forbedre behandlingene og øke overlevelsen for pasienter med blodkreft.













